La primavera è finalmente “sbocciata” e con essa sono arrivate tante piccole cose che ci evocano un po’ una sensazione di rinascita. Compaiono le prime fragole in tavola, le magnolie in fiore hanno riempito la galleria del telefono e il sole ci saluta sempre più tardi la sera. Insomma, la serotonina circola che è un piacere. Purtroppo per qualcuno, la primavera porta con sé anche occhi arrossati e difficoltà respiratorie, fazzoletti sempre in tasca e la costante, fortissima speranza che presto tutti i pollini spariranno.
Miei cari amici ipersensibili, purtroppo siamo nel pieno del periodo in cui non sapete se prendere l’antistaminico la mattina, a costo di sentirvi sonnolenti tutto il giorno, oppure prima di andare a dormire, a costo di non essere pienamente coperti il giorno dopo.
Come si sviluppa un’allergia?
L’allergia è una reazione del sistema immunitario mediata dalle immunoglobuline E (IgE), anticorpi che riconoscono alcune sostanze innocue come pericolose. Il processo avviene in due fasi: una prima fase di sensibilizzazione, in cui il corpo entra in contatto con l’allergene e sviluppa una memoria immunologica, e una seconda fase, in cui ai contatti successivi si attiva la vera reazione allergica. In questa fase vengono rilasciate sostanze chimiche che causano i sintomi tipici e, se lo stimolo è continuo, possono portare a disturbi cronici come l’asma.
Lo smog e gli agenti inquinanti mettono sotto stress le nostre vie respiratorie, irritando naso, gola e polmoni e rendendo le mucose più vulnerabili. In queste condizioni, allergeni come i pollini riescono a penetrare più facilmente e il sistema immunitario, già “in allerta”, finisce per reagire in modo eccessivo anche a sostanze innocue. Non solo: l’inquinamento può indebolire le difese naturali e frammentare i pollini in particelle più piccole, capaci di raggiungere più in profondità i polmoni, aumentando il rischio di sviluppare allergie. Quindi, se sommiamo il fatto che le nostre mura di difesa rimangono ammaccate e con dei buchi e aumenta aggressività dei pollini, questi diventano più difficili da ignorare per il nostro corpo, facilitando lo sviluppo di allergie. E più il sistema immunitario viene stimolato, più è facile che questa costante sollecitazione lo faccia “impazzire”, iniziando a reagire in modo allergico anche a sostanze generalmente innocue. Con il tempo, questa esposizione continua può rendere il sistema immunitario sempre più sensibile e favorire anche le cosiddette «allergie crociate», in cui sostanze diverse ma simili tra loro, come alcuni pollini e delle sostanze contenute in alcuni frutti, scatenano la stessa reazione.
Il cambiamento climatico sta contribuendo in modo significativo all’aumento delle allergie stagionali. Temperature più alte e inverni miti anticipano e prolungano le fioriture, allungando la stagione dei pollini e aumentando l’esposizione. Inoltre, nuove specie vegetali si stanno diffondendo in aree dove prima non erano presenti, introducendo allergeni sconosciuti alla popolazione. La durata dei sintomi varia in base al tipo di polline e alla zona geografica, ma generalmente inizia tra febbraio e marzo e può protrarsi fino all’estate. Nelle aree più colpite, i disturbi possono accompagnare l’intera stagione calda. Anche l’ambiente urbano gioca un ruolo: la presenza di alberi prevalentemente maschili aumenta la concentrazione di polline nell’aria, mentre fattori come il vento ne favoriscono la diffusione e la pioggia, al contrario, offre un sollievo temporaneo.
Un boom di allergie respiratorie
Secondo Vincenzo Patella, presidente della Società italiana di allergologia, asma e immunologia clinica (Siaaic), «il numero di persone colpite è aumentato vertiginosamente»: un italiano su tre ne soffre anche senza predisposizione genetica. Oggi, infatti, le riniti allergiche hanno un’incidenza complessiva che sfiora il 28 per cento. Complici di quest’impennata sono il cambiamento climatico e lo smog, che rendono i pollini più allergenici, aumentando il rischio di sviluppare allergie anche in chi non ne ha mai sofferto prima. La genetica ha comunque un ruolo importante, anche se non siamo tutti predisposti allo stesso modo: il rischio di sviluppare un’allergia aumenta con l’incremento del numero dei parenti affetti dalla patologia. Se consideriamo che la genetica pesa “solo” per il 30 per cento nella manifestazione di sintomi allergici, vuol dire che c’è un enorme 70 per cento che include il contributo dell’ambiente. Quindi, se chi è predisposto non si espone a fattori scatenanti esterni, potrebbe non sviluppare alcun’allergia. Significa che dovremo trasferirci tutti in montagna? Ni, perché sorgerebbero altri problemi: come hanno dimostrato gli studi sulla medicina di migrazione, chi si trasferisce in un nuovo ambiente (che sia cittadino o meno), può esporsi al rischio di sviluppare allergie a cui prima era immune. Questo succede perché il nostro sistema immunitario è “abituato” all’ambiente in cui siamo cresciuti. Quando cambiamo posto, cambia anche tutto ciò con cui entra in contatto, e può reagire in modo diverso.
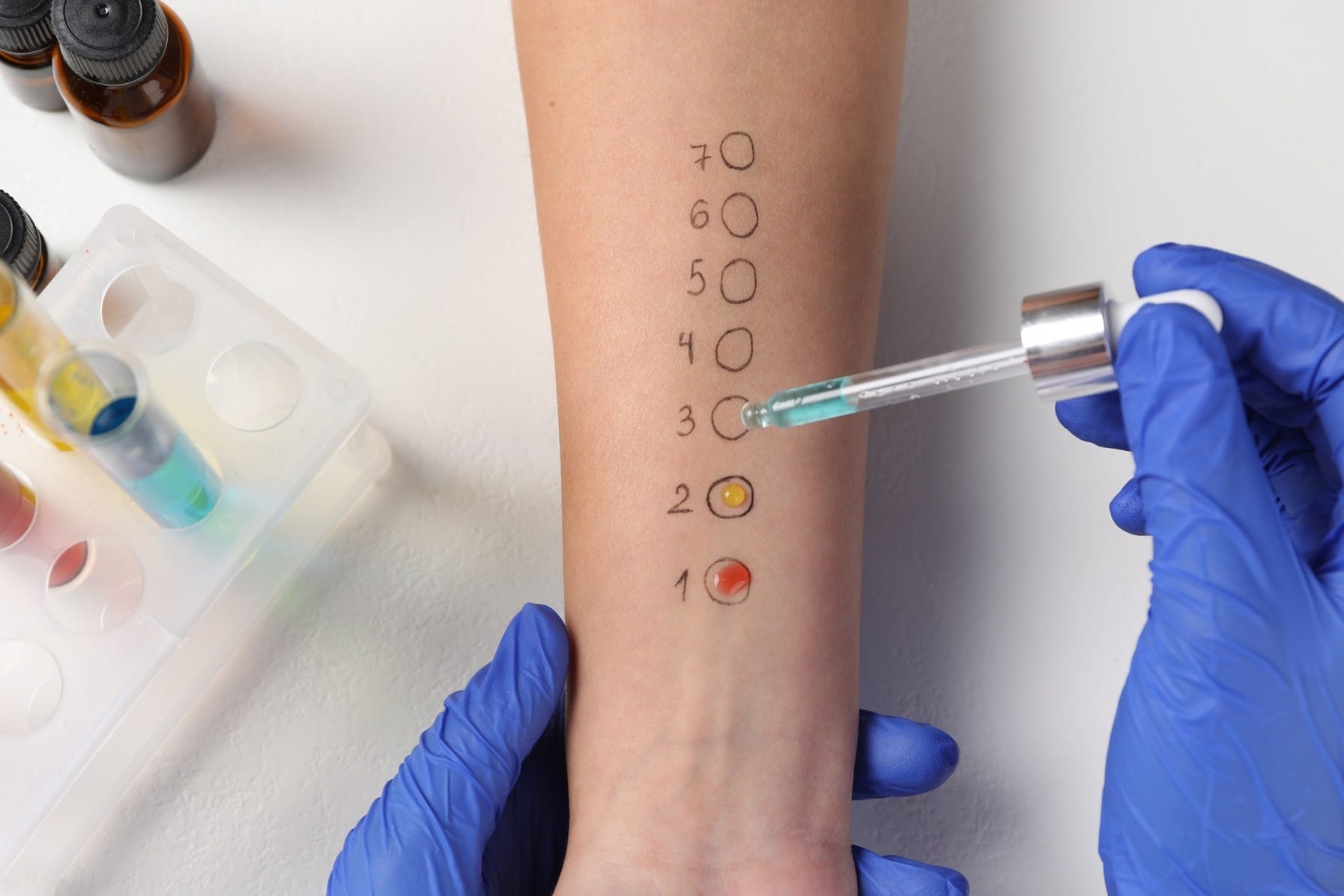
Una diagnosi accurata è fondamentale per gestire le allergie e individuare l’allergene responsabile. Il primo passo è una visita allergologica, seguita da test specifici come i prick test, che valutano la reazione della pelle a piccole quantità di allergeni, o gli esami del sangue, che misurano le IgE specifiche. I test cutanei sono rapidi e mostrano una reazione visibile in poco tempo, mentre quelli ematici sono più versatili e possono essere effettuati in qualsiasi condizione, riducendo anche il rischio di esposizione diretta agli allergeni. Poiché le allergie possono cambiare nel tempo, è importante effettuare controlli periodici per adattare la diagnosi e il trattamento.
Come possiamo prevenire e curarci?
Le allergie respiratorie possono pesare sulla vita quotidiana, influenzando sonno, concentrazione e performance scolastiche o lavorative. Per ridurre i sintomi è importante intervenire tempestivamente ai primi segnali, usando farmaci da banco come antistaminici o corticosteroidi nasali, spesso in combinazione con terapie prescritte dallo specialista. La prevenzione passa anche dal controllo dell’ambiente: consultare bollettini aerobiologici, evitare esposizioni nei momenti di massima pollinazione, indossare occhiali da sole all’aperto, lavare viso e capelli e usare filtri antipolline nei condizionatori. Infine, alcune pratiche quotidiane e rimedi naturali possono supportare la gestione: lavaggi nasali con soluzioni saline, integratori antinfiammatori come la quercetina, probiotici e un’alimentazione ricca di antiossidanti. È comunque fondamentale confrontarsi sempre con un medico prima di qualsiasi trattamento, tra cui spicca quello vaccinale.
Dopo aver imparato a gestire l’ambiente, a usare farmaci e rimedi quotidiani, arriva il momento di guardare alle soluzioni più mirate: i trattamenti vaccinali, che agiscono direttamente sul sistema immunitario e promettono di ridurre sensibilità e sintomi a lungo termine. Il trattamento vaccinale, o immunoterapia allergene-specifica, consiste nell’esporre gradualmente il paziente all’allergene responsabile, favorendo la produzione di anticorpi IgG che bloccano l’allergene prima che stimoli le IgE responsabili della reazione allergica. Una variante avanzata prevede l’uso di anticorpi monoclonali anti-IgE (come l’omalizumab), iniettati sottocute, capaci di neutralizzare le IgE e impiegati soprattutto nell’asma allergico, anche se il loro uso su larga scala è limitato dai costi elevati. La ricerca punta inoltre a farmaci sempre più selettivi e tollerabili, che agiscono direttamente sulle cellule coinvolte nella reazione allergica. Per le allergie alle graminacee, esistono vaccini sublinguali somministrati come compresse o gocce per uso domiciliare: alcune formulazioni richiedono assunzione quotidiana per 3 anni, altre per 6-7 mesi all’anno, iniziando mesi prima della stagione pollinica. I benefici si notano già dopo il primo anno, con l’apice dell’efficacia al secondo anno.
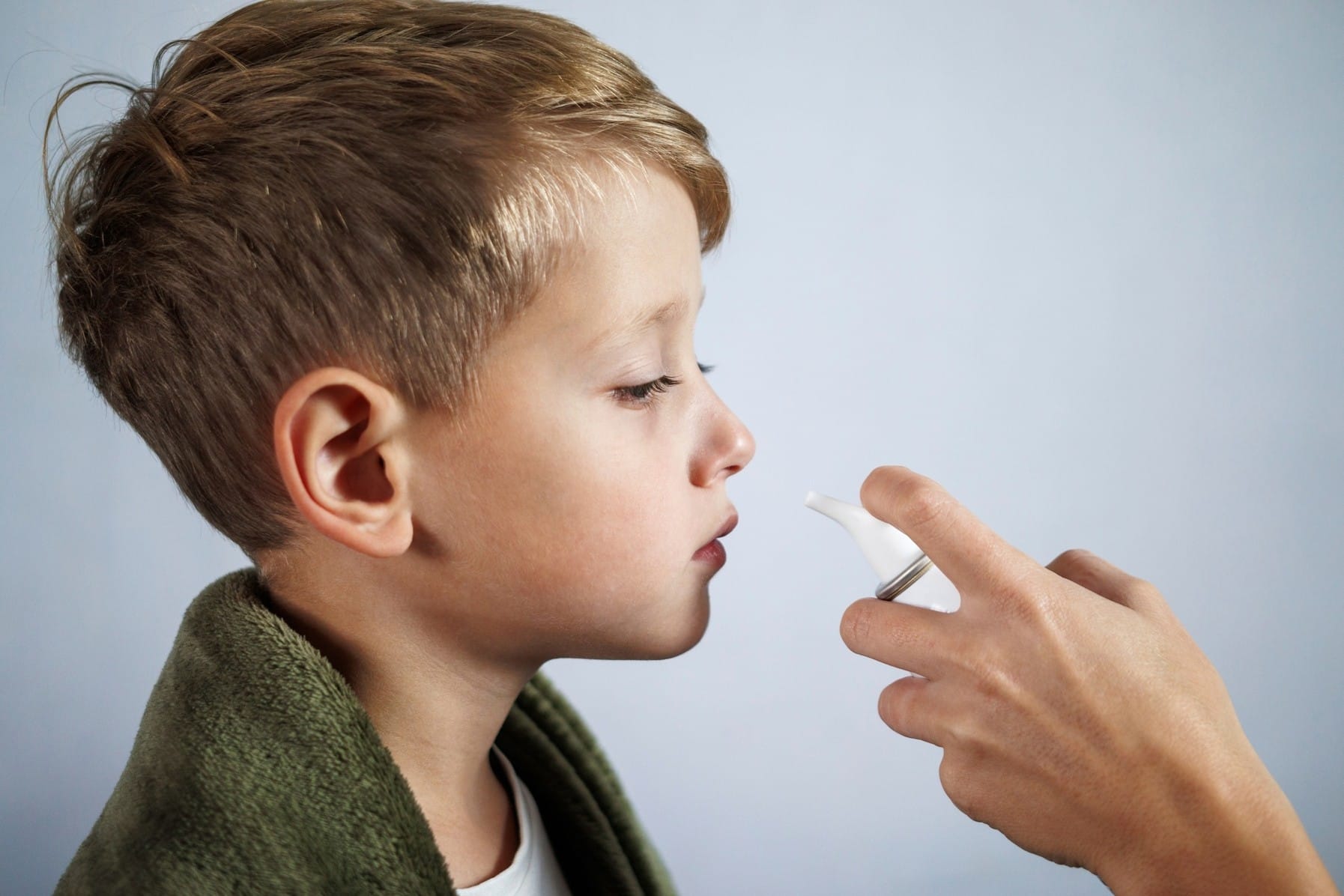
La novità del momento: il vaccino nasale
Uno studio della Stanford Medicine guidato da Bali Pulendran ha sviluppato un vaccino nasale «universale» capace di proteggere da diversi virus respiratori (come COVID-19, influenza e virus respiratorio sinciziale), batteri della polmonite e allergie stagionali, stimolando direttamente il sistema immunitario delle vie respiratorie. Il punto più innovativo sono i vantaggi pratici e sanitari: potrebbe essere somministrato come semplice spray nasale anche a casa, senza aghi, rendendo la vaccinazione più accessibile.
Offrirebbe una protezione ampia con un’unica somministrazione periodica, riducendo infezioni, complicazioni (come le polmoniti) e trasmissione dei virus grazie a una barriera diretta nelle mucose nasali. Inoltre, semplificherebbe la logistica (conservazione più facile rispetto ai vaccini tradizionali) e abbasserebbe i costi per il sistema sanitario, grazie a meno ricoveri e meno necessità di campagne vaccinali complesse. Per ora i risultati sono promettenti ma limitati ai test sugli animali; serviranno studi sull’uomo prima di un’eventuale disponibilità, stimata tra 5 e 7 anni.
Grazie alla combinazione di prevenzione e terapie, la primavera non dovrà più significare solo starnuti e occhi rossi: con un po’ di attenzione e le giuste strategie, sarà possibile godersi i colori, i profumi e il sole senza rinunciare al respiro.